活性產物篩選
藥劑篩選(PharmaceuticalScreening)是藥物研發的關鍵環節,旨在從大量化學或生物分子中識別出具有醫療潛力的候選藥劑。其主要目標是通過高通量實驗技術,快速評估候選分子對特定疾病靶點的活性、安全性及成藥的性能,從而縮小研究范圍,聚焦有前景的化合物。例如,在抗tumor藥物開發中,藥劑篩選可識別出能特異性抑制ancer細胞增殖的小分子,同時避免對正常細胞的毒性。這一過程不僅加速了新藥發現,還降低了研發成本,據統計,早期篩選階段的優化可減少后續臨床失敗率達40%。隨著準確醫療的興起,藥劑篩選正逐步向個性化藥物設計延伸,例如基于患者基因組特征篩選靶向藥物,為罕見病和難治性疾病提供新希望。高通量篩選檢測辦法有哪些?活性產物篩選

未來,篩藥實驗將向智能化、精細化方向發展。人工智能(AI)技術可加速化合物篩選和優化過程。例如,深度學習算法能預測分子與靶點的結合親和力,減少實驗次數;生成式AI可設計全新分子結構,擴展化合物庫多樣性。此外,類organ和器官芯片技術的興起,使篩藥實驗更接近人體生理環境,提升結果可靠性。例如,基于患者來源的類organ進行個性化藥物篩選,可顯著提高ancer醫療成功率。同時,綠色化學理念的推廣促使篩藥實驗采用更環保的溶劑和檢測方法,減少對環境的影響。隨著技術的進步,篩藥實驗將更高效、更精細地推動藥物研發,為全球健康挑戰提供解決方案。新藥篩選實驗報價篩選之前開發適宜的篩選模型是試驗的重中之重,化合物庫可以用于新開發篩選模型的驗證。
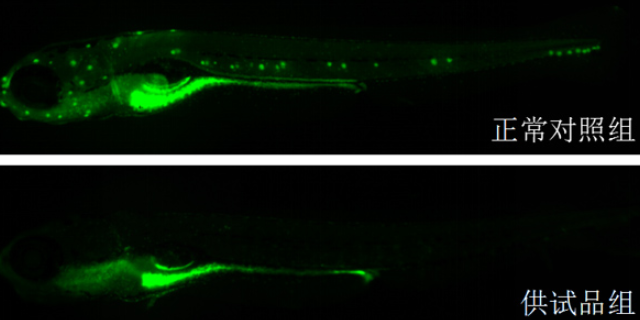
篩藥實驗(DrugScreening)是藥物研發的初始階段,旨在從大量化合物中快速篩選出具有潛在活性的候選藥物。這一過程通過高通量技術,對化合物庫中的分子進行系統測試,評估其對特定靶點(如酶、受體)的抑制能力。其主要價值在于大幅縮小研究范圍,將資源聚焦于有前景的分子,避免盲目研發帶來的時間和成本浪費。例如,抗ancer藥物研發中,篩藥實驗可快速識別出能抑制腫瘤細胞增殖的化合物,為后續臨床前研究奠定基礎。此外,篩藥實驗還能發現新作用機制的藥物,為醫療耐藥性疾病提供新策略。隨著人工智能和自動化技術的發展,現代篩藥實驗的效率和準確性明顯提升,成為藥物創新的關鍵驅動力。
耐藥株的出現是病原體(如細菌、病毒、腫瘤細胞)在長期藥物壓力下通過基因突變或表觀遺傳調控獲得生存優勢的必然結果。以細菌耐藥為例,世界衛生組織(WHO)數據顯示,每年全球約70萬人死于耐藥菌影響,若不采取干預措施,這一數字預計在2050年升至1000萬。在tumor醫療領域,靶向藥物(如EGFR-TKI)和免疫醫療(如PD-1抑制劑)的廣泛應用加速了耐藥株的演化,導致患者中位生存期縮短。耐藥株篩選的關鍵目標是通過體外或體內模型模擬藥物選擇壓力,解析耐藥機制,為新型藥物研發和聯合用藥策略提供依據。例如,在結核病醫療中,通過逐步增加異煙肼濃度篩選耐藥株,發現katG基因突變是導致耐藥的關鍵因素,為開發針對突變株的化合物奠定了基礎。斑馬魚藥物高通量篩選。

篩藥實驗通常包括靶點選擇、化合物庫構建、篩選模型建立、數據分析和候選化合物驗證五個階段。靶點選擇:基于疾病機制選擇關鍵靶點,如tumor相關激酶、炎癥因子受體等。化合物庫構建:包含天然產物、合成化合物、已上市藥物等,需確保分子多樣性和可獲取性。篩選模型建立:設計高通量檢測方法,如基于酶促反應的抑制劑篩選或基于細胞表型的毒性檢測。數據分析:通過統計學方法(如Z-score、IC50計算)篩選出活性化合物,并排除假陽性結果。候選化合物驗證:對初篩陽性化合物進行劑量效應關系、機制研究和結構優化,確認其活性和安全性。例如,某抗糖尿病藥物研發中,通過篩藥實驗發現了一種新型GLP-1受體激動劑,后續驗證其口服生物利用度高達80%,明顯優于同類藥物。什么是高通量篩選技能?生物活性成分的高通量篩選
針對新藥研發高通量篩選1小時究竟能篩選多少樣品?活性產物篩選
體外篩選是耐藥株研究的基礎手段,主要包括藥物濃度梯度法、間歇給藥法和自適應進化法。濃度梯度法通過將病原體暴露于遞增藥物濃度中,篩選存活株并測定小抑菌濃度(MIC)。例如,在耐藥菌篩選中,將大腸桿菌置于含亞抑制濃度頭孢曲松的培養基中,每48小時轉接至更高濃度,持續30天后獲得MIC提升16倍的耐藥株。技術優化方面,微流控芯片結合熒光標記技術可實現單細胞水平的耐藥株動態監測。例如,通過微流控裝置捕獲單個腫瘤細胞,實時觀察其對吉非替尼的響應,發現EGFRT790M突變株在藥物處理后存活率高于野生型。此外,CRISPR/Cas9基因編輯技術可定向構建耐藥相關基因突變株,加速機制解析。例如,在慢性髓系白血病細胞中敲入BCR-ABLT315I突變,模擬伊馬替尼耐藥表型,為第二代酪氨酸激酶抑制劑研發提供模型。活性產物篩選
- 小分子藥物活性篩選實驗 2025-10-12
- 藥物高通量多層面篩選 2025-10-12
- 分子藥物篩選模型 2025-10-12
- 小分子組合藥物篩選平臺 2025-10-12
- 藥物發現篩選項目 2025-10-12
- 酶抑制劑篩選 2025-10-11
- 化合物篩選報價 2025-10-11
- 藥物高通量篩選多少錢 2025-10-11
- 藥物篩選與評價服務 2025-10-11
- 活性成分篩選報價 2025-10-11
- 江蘇交換機收費 2025-10-14
- 無錫業務前景數字創意產品展覽展示服務大概是 2025-10-14
- 移出公司異常怎么收費 2025-10-14
- 新吳區如何人事外包包括 2025-10-14
- 松江區提供企業登記代理電話多少 2025-10-14
- 黃浦區一站式阻燃材料檢測服務電話 2025-10-14
- 元旦節活動搭建團隊 2025-10-14
- 秀山官網短視頻營銷技術指導 2025-10-14
- 靜安區咨詢新媒體運營價錢 2025-10-14
- 北海市場營銷策劃 2025-10-14